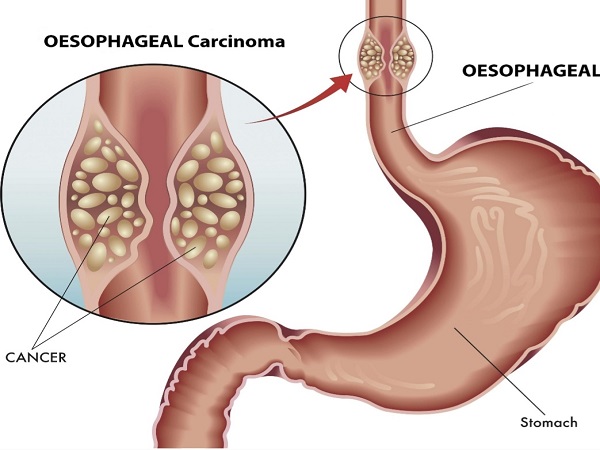
سرطان مری
سرطان مری (Cancer of the Esophagus) معمولاً از نوع اپیدرموئید سلولهای سنگفرشی است، البته بروز آدنوکارسینومای مری در دنیا رو به افزایش گذاشته است. سلولهای توموری ممکن است مخاط مری و لایه های عضلانی را در بر گرفته و به مجاری لنفاوی منتشر شود.
در مراحل پایانی سرطان مری، ممکن است به انسداد مری سوراخ شدن مدیاستن یا تهاجم به عروق بزرگ، منجر گردد. مراحل اولیه سرطان مری محدود به بخش مخاط و یا زیر مخاط است؛ این مراحل سرطان دارای میزان بقای ۹۰ در طی ۵ سال آینده است.
ریسک فاکتورها ابتلا به سرطان مری
- جنسیت (مرد)
- نژاد آمریکایی و آفریقایی تبار
- سن (در دهه ۵ زندگی شایعتر است)
- پراکندگی جغرافیایی (در چین و شمال ایران شایع تر است)
- تحریک مزمن مری
- مصرف الکل و تنباکو
- بیماری ریفلاکس معده – مری (GERD)
- سایر فاکتورها عبارتند از مصرف دراز مدت مایعات و غذاهای داغ، کمبود غذایی، بهداشت و سلامت ضعیف و تماس با نیتروزامین های محیطی یا غذایی
تظاهرات بالینی در بیماران مبتلا به سرطان مری
- بیمار معمولاً به ضایعات زخمی پیشرفته در ناحیه مری دچار میشود.
- اشکال در بلع، ابتدا با خوردن غذاهای جامد و بعدا با خوردن مایعات هم دچار دیسفاژی می شود.
- احساس توده در گلو و تورم دردناک
- درد یا پری در ناحیه زیرجناغ، رکورژیتاسیون غذاهای هضم نشده و بوی بد تنفس و بعدها بروز سکسکه
- خونریزی
- کاهش پیشرونده وزن و لاغری ناشی از گرسنگی
بررسی و روش های تشخیصی سرطان مری
از وفاگوگاسترودئونوسکوپی (EGD) همراه با بیوپسی و برس کشیدن در اکثر موارد تشیخص را تأیید می کند. سایر مطالعات شامل PET, CT و اولتراسوند اندوسکوپیک برونکوسکوپی و لاپاراسکوپی تشخیصی می باشند.
درمان طبی سرطان مری
درمان کانسر مری در صورتی که در مراحل اولیه باشد بهبود و معالجه آن است اما در مراحل دیررس، هدف از درمان تسکین بیمار است هر بیمار باید به روش منحصر به خود تحت درمان قرار بگیرد.
جراحی (مانند ازوفاگوستومی) پرتو درمانی و شیمی درمانی یا ترکیبی از این روش ها بسته به وسعت بیماری مورد استفاده قرار می گیرند.
مداخلات پرستاری در بیماران مبتلا به سرطان مری
- هدف از مداخلات پرستاری در کانسر مری، بهبود وضع تغذیه ای و جسمی بیمار برای آمادگی جهت جراحی، پرتو درمانی و شیمی درمانی است.
- برنامه طراحی شده برای افزایش وزن را بر اساس رژیم غذایی پرکالری و پرپروتئین با مایعات یا غذاهای نرم اجرا کنید. این در صورتی عملی خواهد بود که بیمار توانایی خوردن داشته باشد در غیر این صورت تغذیه پارنترال یا روده ای را شروع کنید.
- در حین فرآیند درمان؛ وضعیت تغذیه ای بیمار را دائماً بررسی کنید.
- درباره ماهیت ابزار مورد استفاده برای دوران بعد از عمل (وسایل درناژ بسته قفسه سینه، ساکشن NG، تغذیه پارنترال و سونداژ معده) به بیمار توضیح دهید.
- دوران بهبودی بیمار را در وضعیت low fowlers (نیمه نشسته) و بعدا در وضعیت fowlers (نشسته) قرار دهید.
- بیمار را از نظر رگورژیتاسیون و تنگی نفس مکررا مورد بررسی قرار دهید.
- برنامه ریزی دقیق مراقبت ریوی شامل اسپیرومتری انگیزشی، نشستن در صندلی و در صورت لزوم، درمان نبولایزر را صورت دهید.
- از فیزیوتراپی قفسه سینه به علت خطر آسپیراسیون اجتناب کنید.
- درناژ از محل برش جراحی و درجه حرارت را مکرراً کنترل نمایید زیرا ممکن است نشان دهنده نشت از مری باشد.
بیمار را NPO نگه داشته و از طریق وریدی یا روده ای تغذیه بیمار را تامین کنید. - عوارض قلبی بیمار را مورد ارزیابی و درمان قرار دهید (به خصوص فیبریلاسیون دهلیزی)
- در شروع تغذیه خوراکی بیمار را به نوشیدن جرعه های کوچک آب تشویق کنید به تدریج رژیم غذایی نرم و رژیم مکانیکی را شروع کرده و تغذیه پارنترال را قطع کنید.
- تا دو ساعت پس از مصرف غذا بیمار را در وضعیت کاملاً نشسته قرار دهید تا غذا به سمت پایین لوله گوارش پیش برود.
- مشارکت خانواده در تهیه غذاهای مورد علاقه بیمار میتواند او را به خوردن غذا تشویق کند. بیماران مبتلا به دیسترس گوارشی ممکن است از مصرف آنتی اسید سود ببرند برای بهبود حرکات گوارشی متوکلوپرامید میتواند مفید باشد.
- در صورت ایجاد، ازوفاژیت استفاده از مکمل های غذایی مایع، بهتر قابل تحمل خواهد بود.


دیدگاهتان را بنویسید